¿Se propaga eccema ? Todo lo que debes saber (Guía 2025)

Descubre un nuevo nivel de apoyo sanitario personalizado para eccema manos
- Aprende más sobre tu enfermedad
- Ten más confianza a la hora de afrontar los síntomas
- Accede a los conocimientos de otros pacientes

¿Se contagia eccema de una persona a otra? Esta pregunta suele causar mucha ansiedad a quienes padecen esta frustrante afección cutánea. Si has notado manchas rojas y pruriginosas que se expanden por tu piel, es probable que te preocupe lo que está ocurriendo y si podrías contagiarlo a otras personas.
Afortunadamente, eccema no es contagioso ni transmisible entre personas. Sin embargo, puede extenderse a distintas zonas de tu propio cuerpo durante los brotes. Muchas personas se preguntan si el eccema es transmisible por la forma en que parece desplazarse por la piel, pero lo cierto es que eccema no puede transmitirse por contacto físico. De hecho, el eccema es una afección inflamatoria de la piel desencadenada por una combinación de factores genéticos, respuestas del sistema inmunitario e irritantes ambientales.
A lo largo de esta guía, exploraremos exactamente cómo y por qué se expanden las manchas de eccema en la piel, qué factores desencadenantes empeoran los síntomas y, lo que es más importante, qué puedes hacer para evitar que eccema se extienda más. Tanto si estás experimentando tu primer brote como si llevas años controlando esta afección, comprender la mecánica que subyace al comportamiento del eccema puede ayudarte a controlar mejor tus síntomas.
¿Es contagioso eccema ?
La respuesta breve es no, el eccema no es contagioso. A pesar de su apariencia, no puedes "contagiarte" eccema de otra persona por contacto físico [1]. Este hecho suele sorprender a muchas personas que ven las manchas rojas e inflamadas y suponen que podrían ser infecciosas.
Por qué el eccema se confunde a menudo con contagioso
Los síntomas visibles eccema crean una confusión comprensible. Las manchas rojas y escamosas, a veces con supuración o costras, se parecen a ciertas afecciones cutáneas contagiosas. Esta similitud visual conduce a ideas erróneas sobre cómo se desarrolla y propaga el eccema .
Los niños con eccema se enfrentan especialmente al estigma de esta incomprensión. Otros padres o niños pueden evitar el contacto físico por temor a "contagiarse" de la enfermedad. Este aislamiento social añade una carga emocional a los que ya sufren molestias físicas.
Además, cuando la gente observa que eccema parece "extenderse" por el cuerpo de alguien durante un brote, puede atribuirlo erróneamente a un contagio y no a la progresión natural de los síntomas en una sola persona.
Como señala el Dr. Jeff Yu, profesor adjunto de dermatología del Hospital General de Massachusetts, existe un fuerte componente genético en el eccema [2]. La afección no salta de una persona a otra a través de abrazos, apretones de manos o cualquier otra forma de contacto.
Explicación científica: por qué eccema no se contagia entre personas
El eccema empieza en tu propio ADN. A diferencia de las afecciones contagiosas causadas por virus o bacterias que pueden transferirse entre personas, el eccema proviene de la composición genética de un individuo [2]. Para desarrollar eccema, tienes que heredar genes específicos de tus padres que te predispongan a padecerlo.
Esencialmente, el eccema es una respuesta inflamatoria de la piel que se produce cuando las personas con susceptibilidad genética se encuentran con determinados desencadenantes ambientales. La Asociación Nacional eccema confirma que los investigadores entienden que eccema se desarrolla a través de una interacción entre genes y factores ambientales [1].
Para aclarar este concepto, los expertos suelen comparar eccema con las pecas [2]. No puedes "contagiarte" las pecas de otra persona: aparecen en función de tu predisposición genética y la exposición ambiental (normalmente la luz solar). Del mismo modo, el eccema se manifiesta cuando los individuos genéticamente susceptibles encuentran desencadenantes específicos.
Estos desencadenantes pueden ser
- Irritantes y contaminantes ambientales
- Determinados tejidos o materiales
- Alimentos específicos
- Estrés
- Condiciones climáticas
Una distinción importante: aunque el eccema en sí no es contagioso, a veces pueden surgir complicaciones. Las infecciones secundarias que se desarrollan en la piel rota por el rascado pueden ser transmisibles [3]. No se trata de un eccema que se propaga, sino de una infección bacteriana o vírica independiente que requiere su propio tratamiento.
Incluso durante los brotes activos con síntomas visibles, no puedes transmitir eccema a otra persona a través de ninguna forma de contacto físico: ni abrazándote, ni besándote, ni compartiendo objetos, ni estornudando, ni a través del contacto íntimo [3].
Para los padres de niños con eccema, esta información es muy tranquilizadora. Tu hijo puede participar con seguridad en todas las actividades normales sin preocuparse de contagiar su enfermedad a compañeros de clase o amigos. La única precaución necesaria se refiere a posibles infecciones secundarias, no al eccema en sí.
El consenso científico de las principales organizaciones sanitarias es absolutamente claro a este respecto: el NHS [4], Clínica Cleveland [5]y la Asociación Nacional eccema [2][1] afirman explícitamente que eccema no puede contagiarse de una persona a otra bajo ninguna circunstancia.
Cómo se propaga eccema por el cuerpo
Aunque eccema no puede propagarse entre individuos, ciertamente puede extenderse por distintas zonas de tu propio cuerpo. Comprender cómo y por qué ocurre esto es crucial para controlar eficazmente esta afección cutánea persistente.
Qué ocurre durante un brote
Un brote de eccema comienza con una inflamación que hace que tu piel se vuelva cada vez más roja (o más oscura que tu tono de piel habitual, según el color de la piel), te pique y te duela [6]. Si tienes la piel más oscura, puedes notar que las manchas se oscurecen, mientras que los que tienen la piel más clara suelen ver enrojecimiento.
Durante un brote, eccema pasa por distintas fases. Inicialmente, la fase aguda conlleva un picor intenso, a menudo incluso antes de que aparezca la erupción. [7]. Posteriormente, observarás ampollas llenas de líquido que pueden supurar, junto con enrojecimiento, hinchazón, dolor y sensibilidad extremos. [7].
Si no se trata, un brote puede "descontrolarse", haciendo más difícil que tu piel recupere su estado anterior. [6]. A medida que la enfermedad pasa a la fase subaguda (de curación), los síntomas cambian a grietas en la piel, descamación y sensación de quemazón o escozor en lugar de picor. [7].
Sin un tratamiento adecuado, eccema puede progresar a la fase crónica, caracterizada por manchas engrosadas y coriáceas debidas a la inflamación continua. Estos cambios pueden durar varios meses o más, incluso después de que se hayan resuelto otros síntomas [8].
Zonas habituales de propagación eccema
eccema afecta a distintas partes del cuerpo según la edad. En los lactantes, suele aparecer en las:
- Mejillas y frente
- Cuero cabelludo
- Cuello
- Piernas [9]
En niños y adultos, las localizaciones más frecuentes son:
- Cara y cuello
- Parte superior del pecho
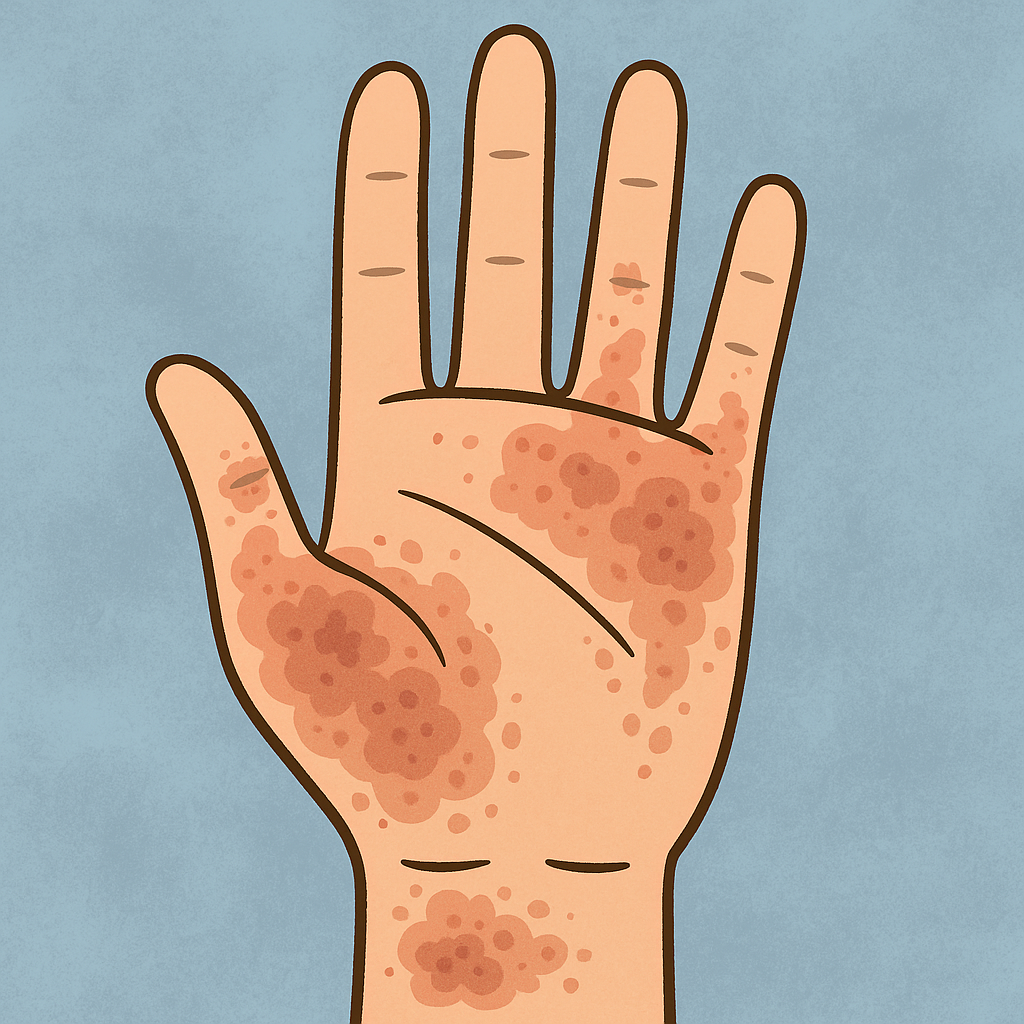
- Manos, muñecas y dedos
- Parte posterior de las rodillas y pliegues de los codos
- Tobillos y pies [9]
Algunos tipos de eccema afectan a zonas concretas. El eccema dishidrótico provoca pequeñas ampollas que pican intensamente en los dedos de las manos, los pies, las palmas de las manos o las plantas de los pies [10]. Además, la dermatitis seborreica afecta a zonas grasas como el cuero cabelludo, la cara o el pecho [10], mientras que la dermatitis por estasis suele aparecer en la parte inferior de las piernas [10].
En particular, eccema también puede extenderse a la zona genital, lo que se conoce como eccema genital [11]. Estas localizaciones no son aleatorias: suelen corresponder a zonas propensas a la humedad, la fricción o la exposición ambiental.
Por qué rascarse lo empeora
El ciclo picor-rascado es quizá el factor más importante en la propagación eccema . Este ciclo se produce cuando el picor conduce al rascado, que libera sustancias inflamatorias, lo que provoca más piel seca y un aumento del picor [12]. En consecuencia, rascarse la piel dañada desencadena más inflamación, lo que hace que las erupciones se expandan [9].
Rascarse no sólo extiende el eccemacrea complicaciones. En primer lugar, daña la barrera cutánea, haciéndola más susceptible a irritantes y alérgenos. En segundo lugar, puede dar lugar a una piel engrosada y correosa mediante un proceso denominado liquenificación. [13].
Lo más preocupante es que el rascado puede romper la superficie de la piel, creando heridas abiertas vulnerables a la infección [14]. Una vez que una zona se infecta, las bacterias pueden propagarse a otras zonas agrietadas o secas si te rascas en ambos lugares [9]. Los signos de infección incluyen un exceso de líquido, costras amarillas y piel caliente, hinchada y sensible [15].
Aunque el eccema en sí no es contagioso entre personas, es evidente que rascarse desempeña un papel importante en cómo se propaga por tu propio cuerpo. Como me dijo una vez un dermatólogo: "Lo más importante que puedes hacer para evitar que el eccema se propague es romper el ciclo picor-rascado."
De hecho, comprender estos mecanismos ayuda a explicar por qué muchos tratamientos se centran en reducir la inflamación y controlar la necesidad de rascarse, factores clave para evitar que eccema se extienda más por el cuerpo.
Qué desencadena la propagación eccema
Entender qué causa que eccema empeore y se extienda por la piel es crucial para tratar eficazmente esta difícil afección. Múltiples factores pueden desencadenar brotes, convirtiendo una pequeña mancha en una erupción más extendida.
Irritantes y alérgenos ambientales
Tu entorno cotidiano desempeña un papel importante en el comportamiento del eccema en la piel. Los productos domésticos comunes -como jabones, detergentes y productos de limpieza agresivos- pueden comprometer la barrera cutánea, permitiendo que eccema se extienda a zonas que antes no estaban afectadas. Asimismo, ciertos tejidos, como la lana y el poliéster, pueden desencadenar una irritación mecánica en una piel ya de por sí sensible.
La calidad del aire también influye sustancialmente en la gravedad eccema . Los estudios demuestran que los niños que crecen cerca de carreteras con mucho tráfico tienen un mayor riesgo de desarrollar enfermedades atópicas [4]. Los contaminantes del aire pueden penetrar en capas más profundas de la piel, comprometiendo su barrera epidérmica y desencadenando respuestas inflamatorias. Los irritantes de interior plantean amenazas similares, siendo el humo del tabaco especialmente nocivo: afecta a los hijos de padres atópicos más gravemente que a los de padres no atópicos [4].
Las condiciones climáticas suelen dictar el comportamiento del eccema, y muchos experimentan variaciones estacionales. Los niños suelen presentar peores síntomas durante el otoño y el invierno, mientras que los adultos tienden a sufrir más en verano [4]. Además, los fenómenos meteorológicos extremos -especialmente el calor sin refrigeración nocturna- pueden intensificar el picor y alterar el sueño.
Factores genéticos y del sistema inmunitario
La predisposición genética es la base del desarrollo y propagación del eccema . Si tienes un progenitor con eccema, asma o fiebre del heno, tus probabilidades de desarrollar eccema aumentan en un 50-70%. [16]. Este riesgo salta al 80% cuando ambos progenitores están afectados [16].
El gen FLG desempeña un papel especialmente crucial, con mutaciones presentes en el 20-30% de las personas con eccema , en comparación con sólo el 8-10% de la población general [17]. Los individuos portadores de dos copias alteradas de este gen suelen experimentar síntomas más graves y una mayor propagación que los que tienen una sola copia alterada [17].
La respuesta de tu sistema inmunitario también influye en la extensión del eccema . Las personas con eccema suelen tener un sistema inmunitario hiperactivo en lugar de debilitado. Esta reacción exagerada se manifiesta cuando tu cuerpo produce más células inmunitarias Th2, lo que provoca:
- Aumento de la pérdida de agua de la barrera cutánea
- Mayor vulnerabilidad a la entrada de alérgenos como el polen o los ácaros del polvo
- Mayor susceptibilidad a irritantes como el jabón o el detergente [18]
Estrés emocional y cambios hormonales
El estrés es un potente desencadenante de la propagación eccema , estableciendo un ciclo desafiante. Cuando estás estresado, tu cuerpo libera cortisol, que suprime el sistema inmunitario y favorece la inflamación [19]. Esta inflamación empeora el eccema, creando más estrés, lo que perpetúa el ciclo. En consecuencia, las investigaciones muestran que a más del 30% de las personas con dermatitis atópica se les ha diagnosticado depresión y/o ansiedad [20].
Las fluctuaciones hormonales a lo largo de la vida también influyen en el comportamiento eccema. Durante la pubertad, las hormonas aumentan y afectan a la piel de forma diferente: los estrógenos refuerzan la barrera cutánea, mientras que la progesterona y los andrógenos pueden debilitarla. [2]. Muchas personas notan que el eccema empeora durante la menstruación debido a estos cambios hormonales [2]. Aproximadamente la mitad de las mujeres con eccema experimentan un empeoramiento de los síntomas durante el embarazo [5].
La calidad del sueño también influye fundamentalmente en la propagación eccema . Cuando los adolescentes se quedan despiertos hasta tarde debido al estrés o al tiempo que pasan frente a una pantalla, sus niveles de cortisol aumentan, lo que afecta negativamente tanto a la salud de la piel como al bienestar general [2]. Por tanto, establecer rutinas de sueño saludables es esencial para controlar la extensión del eccema por todo el cuerpo.
Cómo reconocer los signos del eccema diseminado
Detectar el eccema cuando empieza a expandirse requiere prestar mucha atención a las señales cambiantes de tu piel. Identificar estos signos a tiempo te permite intervenir antes de que se intensifiquen los brotes.
Cambios en la textura y el color de la piel
El eccema afecta a distintos tonos de piel de formas distintas. En la piel clara, el eccema extendido suele aparecer como manchas inflamadas rojas o rosadas. En cambio, en los tonos de piel más oscuros, las zonas afectadas pueden tener un aspecto púrpura, gris, marrón o ceniciento. [3].
A medida que eccema progresa, puedes notar hiperpigmentación (manchas más oscuras) o hipopigmentación (manchas más claras) [21]. Estos cambios de color suelen persistir incluso después de que remita el brote de eccema , y a veces tardan meses o años en desaparecer por completo [22].
Los cambios de textura son igualmente reveladores. Observa si la piel se vuelve seca, escamosa o correosa. El rascado crónico produce liquenificación: zonas engrosadas con marcas visibles de rascado. [22]. En algunos casos, se produce prominencia folicular, donde eccema aparece como pequeñas protuberancias que pican, principalmente en el tronco y los antebrazos [22].
Nuevas zonas de irritación
eccema diseminado suele aparecer en lugares predecibles. En los adultos, hay que vigilar la aparición de nuevas manchas en las manos, el cuello, los codos, los tobillos y alrededor de los ojos [1]. Los niños suelen desarrollar manchas en las mejillas, el cuero cabelludo y el cuello [23].
Más allá de la localización, presta atención al momento. Los nuevos parches que aparecen poco después de rascarse un eccema existente sugieren que la propagación se debe al ciclo rascado-picazón. A lo largo de los brotes, la piel puede progresar por etapas -desde un picor intenso hasta la inflamación, y luego el agrietamiento y la descamación-. [23].
Cuándo sospechar una infección
Un eccema infectado exige atención inmediata. Observa si hay brillos de color mandarina en la superficie de la piel, como polvo de brillo anaranjado a la luz natural [3]. A medida que avanza la infección, observarás supuración y costras amarillas/doradas [3].
Otros signos críticos de infección son
- Se forman costras de color naranja amarillento o miel sobre eccema
- Aparición de ampollas llenas de pus en las zonas afectadas
- Dolor, hinchazón o calor excesivos en el lugar de la lesión
- Fiebre, escalofríos o síntomas gripales [24]
Busca ayuda médica rápidamente si aparecen estos signos, especialmente si van acompañados de fiebre o de enrojecimiento que se extiende rápidamente. En caso de sospecha de eccema herpético (caracterizado por ampollas dolorosas que pueden parecer rojas, moradas o negras), busca atención médica inmediata [3].
Cómo evitar que eccema se extienda
Tomar el control de tu eccema es posible con las estrategias adecuadas. Evitar que el eccema se extienda requiere un enfoque polifacético centrado en evitar los desencadenantes, tratamientos adecuados y un cuidado constante de la piel.
Evitar los desencadenantes conocidos
Identificar y evitar los desencadenantes personales es la piedra angular para controlar la propagación del eccema . La Asociación Nacional eccema identifica varios desencadenantes comunes que pueden provocar brotes:
- Factores ambientales: Polen, ácaros del polvo, moho y humo de cigarrillo
- Tejidos: Lana, látex y materiales sintéticos como el nailon y el poliéster
- Productos domésticos: Detergentes perfumados y productos de limpieza agresivos
- Condiciones meteorológicas: Temperaturas extremas, cambios de humedad y cambios estacionales
Llevar un diario de los síntomas puede ayudar a identificar los desencadenantes específicos. Una vez identificados, crea una estrategia para evitarlos: opta por tejidos de algodón, seda o bambú en lugar de lana, y elige productos domésticos sin perfume ni colorantes específicamente formulados para pieles sensibles.
Utilizar tratamientos prescritos y de venta libre
El tratamiento eficaz eccema suele requerir una combinación de tratamientos. Para los síntomas leves, las opciones de venta sin receta incluyen:
Las cremas tópicas de hidrocortisona reducen la inflamación y el picor cuando se aplican de 1 a 4 veces al día durante un máximo de siete días. Los antihistamínicos como la difenhidramina (Benadryl) o la cetirizina (Zyrtec) pueden ayudar a controlar el picor, sobre todo por la noche. Las cremas hidratantes que contienen ceramidas, vaselina o avena coloidal alivian la piel seca y con picores.
Para el eccema de moderado a grave, el dermatólogo puede prescribir medicamentos más potentes, como inhibidores tópicos de la calcineurina, corticoesteroides orales o inmunosupresores. Los biológicos más recientes, como el dupilumab y el tralokinumab, se dirigen a vías inflamatorias específicas.
Rutinas diarias de cuidado e hidratación de la piel
Un cuidado constante de la piel se centra principalmente en mantener la barrera cutánea. Date duchas o baños cortos y tibios (5-10 minutos como máximo) con productos de limpieza suaves y sin perfume. Después, seca la piel con palmaditas, no frotándola.
Es importante que te apliques crema hidratante en los tres minutos siguientes al baño para sellar la hidratación. Elige cremas o pomadas en lugar de lociones, ya que tienen mayor contenido en aceite y proporcionan mejor hidratación. Hidrátate al menos dos veces al día, incluso cuando no haya síntomas.
Cuándo acudir al dermatólogo
Consulta a un dermatólogo si lo notas:
- Síntomas que no mejoran tras una semana de tratamiento sin receta médica
- Signos de infección (pus, costras amarillas, aumento del dolor/hinchazón)
- eccema que interfiere con el sueño o las actividades diarias
- Erupciones que se extienden rápidamente o reagudizaciones graves
Un dermatólogo puede desarrollar un plan de tratamiento personalizado, que puede incluir medicamentos recetados, fototerapia o tratamientos biológicos avanzados no disponibles sin receta.
Conclusión
Vivir con eccema presenta ciertamente desafíos, pero comprender cómo y por qué esta afección se comporta como lo hace te capacita para tomar el control. A lo largo de esta guía, hemos aclarado que eccema, a pesar de su aspecto, no puede propagarse de una persona a otra. Sin embargo, puede expandirse por tu propia piel durante los brotes, especialmente cuando lo desencadenan factores ambientales, estrés o predisposiciones genéticas.
El ciclo picor-rascado sigue siendo quizá el factor más importante en la propagación eccema . Romper este ciclo mediante un tratamiento adecuado y evitando rascarse previene una mayor inflamación y reduce el riesgo de infección. Además, reconocer los primeros signos de propagación del eccema permite intervenir rápidamente antes de que empeoren los síntomas.
En lugar de ver eccema como una afección incontrolable, considéralo controlable mediante rutinas constantes. Tu enfoque personalizado puede incluir evitar los desencadenantes, medicamentos adecuados y hábitos diarios de cuidado de la piel. Muchas personas descubren que sus síntomas mejoran significativamente una vez que identifican sus desencadenantes específicos y establecen estrategias de control eficaces.
Recuerda que el tratamiento eficaz eccema requiere paciencia y persistencia. Aunque pueden producirse brotes ocasionalmente, la combinación adecuada de tratamientos y medidas preventivas puede minimizar su frecuencia y gravedad. En consecuencia, puedes vivir cómodamente a pesar de padecer esta afección cutánea crónica.
Sin duda, consultar a un dermatólogo sigue siendo esencial si tus síntomas empeoran o no responden a los tratamientos sin receta. Aunque el eccema aún no tiene cura permanente, la ciencia médica sigue avanzando en las opciones de tratamiento que controlan eficazmente los síntomas. Por tanto, con los cuidados adecuados y orientación médica, puedes evitar que tu eccema se extienda y mantener una piel más sana y confortable.
Descubre un nuevo nivel de apoyo sanitario personalizado para eccema manos
- Aprende más sobre tu enfermedad
- Ten más confianza a la hora de afrontar los síntomas
- Accede a los conocimientos de otros pacientes

[1] - eccema
[2] - eccema
[3] - eccema
[4] - https://pmc.ncbi.nlm.nih.gov/articles/PMC8383845/
[5] - eccema
[6] - eccema
[7] - eccema
[8] - eccema
[9] - eccema
[10] - eccema
[11 eccema - eccema
eccema
c eccema
[14] - eccema
[15] - eccema
[16] - eccema
[17] - https://medlineplus.gov/genetics/condition/atopic-dermatitis/
[18] - eccema
[19] - eccema
[20] - eccema
[21] - eccema
[22] - eccema
[23 eccema - eccema




.jpeg)
